Se ha comprobado que el 30% de los pacientes que fueron trasplantados de riñón en el primer año de su operación fueron diagnosticados de sufrir de diabetes.
Esta situación mostro la necesidad de que se realizaran estudios para revertir esta alta cifra de pacientes diabeticos nuevos, por lo que en la Universidad de Viena comenzo una investigación de una terapia preventiva de insulina, lo que permitiria reducir de manera considerable los casos de diabetes.
«Hemos administrado a los pacientes insulina inmediatamente después del trasplante, independientemente de que fueran o no diabéticos », explica Marcus Säeman, coordinador del estudio.
Los resultados fueron muy esperanzadores, «en un grupo de 25 pacientes que fueron tratados con insulina durante los tres meses inmediatamente posteriores al trasplante renal, el riesgo de desarrollar diabetes se reducía en un 75%. Por contra, en el grupo control, que habían sido tratados de acuerdo con los estándares de atención actual, más del 45% desarrolló diabetes al año del trasplante».
Si bien aun restan mas pruebas de los resultados de esta terapia preventiva con insulina, lo cierto es que es una gran esperanza para los pacientes que fueron o serán trasplantados de riñón.
Dedico este blog ao meu Transplante Pulmonar que me salvou a vida, no dia 9 de Maio de 2005 e ao meu Transplante Renal com dador vivo, no dia 25 de Março de 2015, ambos realizados no Hospital Juan Canalejo, na La Coruña, em Espanha.
sexta-feira, 24 de agosto de 2012
“Preferimos tener mucho trabajo”

Itziar Martínez afirma que su labor es otra manera, muy productiva, de estar a disposición de los pacientes. / Carlos Rosillo
La enfermera habla del récord de la ONT: 36 órganos hallaron una segunda vida en 24 horas
No oculta su orgullo Itziar Martínez por la labor que lleva a cabo laOrganización Nacional de Trasplantes (ONT) en general, y ella en particular. Esta enfermera madrileña de 39 años es coordinadora de trasplantes, la encargada de asegurarse de que la voluntad del donante y la necesidad del receptor se encuentran.
La mañana está tranquila. Cuatro profesionales comparten el despacho, en el que un mapa con chinchetas de colores y una atención telefónica de 24 horas son las principales herramientas del trabajo. “Esta calma es lo normal. Las pruebas médicas se encargan a primera hora, y los resultados que determinarán si un donante es apto y para qué llegan a mediodía. Por eso los donantes suelen llegar a partir de la una”, explica.
“Ese día” también ocurrió así. Lo dice de carrerilla, con precisión germánica. Casi se echa en falta un poco de emoción por el que fue el segundo récord de la ONT en el año. “Ese día” —así, sin más apelativos— fue el 26 de junio. A las 12 llegó el aviso de un posible donante, pero el asunto se disparó. Nunca antes en el plazo de 24 horas se habían practicado tantas intervenciones (36), ni se habían registrado tantos donantes (14 personas fallecidas y otras cuatro vivas) ni se habían visto implicados tantos hospitales al mismo tiempo (27 centros de ocho comunidades autónomas). “Por cada donante hay que pone en marcha la cadena como si fuera el único. Pero en vez de las dos que estábamos de guardia, acabamos trabajando cuatro en la coordinación”. “Fueron 24 horas seguidas, donde además de las dos que estábamos de guardia, otra compañera vino 12 horas y otra se quedó voluntaria. Nos decía: ‘Con la que tenéis liada, ¿cómo me voy a ir?’ Lo aguantamos porque esto es muy vocacional. Y, la verdad, ojalá hubiera muchos días así. Preferimos tener mucho trabajo. Cuando están en ello, no eres consciente de las horas que llevas ni de las que te quedan por estar”.
Martínez habla casi con frialdad, aunque la cara se le ilumina cuando piensa en el impacto de su trabajo. “Soy enfermera vocacional. Mi padre era médico, mi madre, enfermera, y yo siempre tuve claro que esto es lo que quería ser. Estar en la ONT es otra manera de cuidar de los pacientes”.
De hecho, es tan distinta que parte de su tarea de auxilio es coordinar vuelos. “Es de lo más complicado. Cuando van por tierra, el propio hospital pone los medios, pero si no, hay que montar toda la infraestructura”, dice. Pero cree que la elección de su perfil profesional (en el centro de coordinación trabajan todo enfermeras) es el correcto. “Las enfermeras tenemos muchos recursos”.
En su trabajo, el tiempo juega en su contra. “Para un pulmón o un corazón, que son los órganos más delicados, no pueden pasar más de cuatro horas desde la extracción al trasplante”, explica. Pero el reloj no empieza a correr desde el fallecimiento. Empieza mucho antes. “La comunicación con la familia del fallecido es fundamental. Cuando esta ha ido bien, es mucho más fácil conseguir la donación. Hay que tener en cuenta que se parte de una pérdida, y nuestro trabajo es convertirla en algo positivo”, dice.
Martínez, por eso, no solo coordina los trasplantes. También da cursos de comunicación a profesionales sanitarios. Es la manera de sembrar para luego recoger. “En España, cada uno aprende a comunicarse con las familias y a dar malas noticias como puede. Nosotros les damos herramientas”, indica. “Hay estudios que indican que las familias que donan luego llevan mejor la pérdida. Les consuela saber que han servido para alguien”.
No le ve final, de momento, a su trabajo en la ONT. “Me quita mucho tiempo, pero para lo que importa siempre se saca. Y compensa”, dice sonriente.
quinta-feira, 23 de agosto de 2012
El Clínic de Barcelona trasplanta un riñón a un niño de 20 meses

Ahmed Benmouh sostiene a su hijo, Ilías, junto al jefe del Servicio de Urología del hospital Clínic de Barcelona, el doctor Antonio Alcaraz y Gerard Prats. Los dos niños se han sometido a un trasplante de riñón en el hospital Clínic de Barcelona. / EFE (JULIÁN MARTÍN)
El Clínic de Barcelona y el Sant Joan de Déu han hecho 54 trasplantes renales a niños desde 2001
Entre los retos de trasplantar un riñón a un niño de menos de 11 kilos de peso están el de conectar vasos sanguíneos de dos milímetros de grosor o el riesgo de provocar daños en el cerebro por falta o exceso de suero, cuyo margen, en lugar de ser de un litro como en los adultos, es de tan solo 30 centímetros cúbicos. En el trasplante de hace 17 días del pequeño Ilias ben Mouh, de 20 meses de vida y 8,9 kilos, el cirujano se encontró con la "dificultad extrema" añadida de conectar cuatro arterias cuando lo habitual es una. El hospital Clínic de Barcelona ha hecho balance esta mañana del programa de trasplante renal pediátrico que desde 2001 realiza con el de Sant Joan de Déu de Esplugues, en el que se han practicado con éxito 54 trasplantes de riñón a niños, seis de ellos con un peso de ocho kilos. "Tenemos una apuesta clara por trasplantar el riñón cada vez en edades más tempranas para favorecer el desarrollo del bebé y que gane peso pronto", comenta el jefe del servicio de Urología del Clínic, Antonio Alcaraz.
Desde diciembre de 2001 se han realizado 54 trasplantes de riñón en niños, seis de ellos con un peso de ocho kilos
El riñón de Ilias no filtraba bien la comida, sufría infecciones y, durante ocho meses, tuvo que someterse a diálisis nocturnas en casa. Este proceso, en el que una solución estéril se encarga de absorber los residuos que el órgano es incapaz de desechar de forma natural, dificulta el desarrollo intelectual y psicomotriz de una forma normal y evitarlo, o al menos reducir al máximo el tiempo, es "una de las máximas prioridades del programa", asegura Alcaraz. Hoy, gracias al órgano de un niño fallecido de dos años, Ilias seguirá acudiendo al Sant Joan de Déu como antes de la operación, pero en lugar de hacerlo dos veces al mes bastará con cuatro visitas al año.
La mayoría de los trasplantes de riñón a menores efectuados por los dos hospitales barceloneses se han hecho a niños que ya nacieron con insuficiencia renal, que requiere diálisis peritoneal a la espera de ser poder trasplantar el órgano. El 52% de los niños intervenidos se encontraban en el grupo de riesgo de los que pesan menos de 21 kilos. La lista de espera para un trasplante renal infantil (que goza de prioridad frente al adulto) en el Clínic es de cuatro meses. A Ilias también le podría haber valido perfectamente el órgano de un adulto: "Si es de niño y no hay rechazo, el riñón va creciendo con él, y si es de adulto, es incluso mejor y preferible porque funciona mejor", dice Alcaraz.

Los padres de Ilias Ben Mouh, el bebé de 20 meses al que se le ha trasplantado un riñón en el Clínic de Barcelona. / A.COYLE
Otro caso de trasplante renal exitoso es el del pequeño Gerard, de 11 años. Hace una década, a los 18 meses de vida, le fue trasplantado el riñón de un niño de tres. Antes de la operación, Gerard apenas se movía y tenía dificultades para comer y lograr el peso necesario para poderlo intervenir. "Lo primero que me decían cada mañana al llegar al hospital era: '¿cuánto pesa el niño hoy?", explica la madre de Gerard, María José Prats. El peso del paciente es el dato fundamental que indicará los futuros progresos en materia de trasplantes infantiles. "Creemos que se puede bajar de los ocho kilos. El futuro es espléndido", asegura Alcaraz.
Unos 60 menores de 18 años padecen cada año en España una insuficiencia renal grave que pone en riesgo su vida y que les obliga a someterse a un trasplante de riñón o bien iniciar un tratamiento de diálisis. En el 25% de estos casos, los niños son menores de dos años. Vista la exitosa evolución de los diferentes casos (únicamente ha habido un rechazo de riñón en los 10 años de programa), los médicos del Clínic y de Sant Joan de Déu apuestan por que el trasplante renal sea la primera opción de tratamiento, una situación que en la actualidad se da en el 23% de los casos.
Fonte: http://ccaa.elpais.com/ccaa/2012/08/07/catalunya/1344339570_067785.html
Trasplante de pulmón y lo que promete el futuro Una alternativa que surge para quienes padecen fibrosis quística y tienen insuficiencia respiratoria es el trasplante bilateral de pulmón.
Una alternativa que surge para quienes padecen fibrosis quística y tienen insuficiencia respiratoria es el trasplante bilateral de pulmón.
En este caso, lo que se logra es que la enfermedad deje de afectar los pulmones, aunque no se detiene sobre los demás órganos que ataca. Por esa razón, los expertos explicaron que los pacientes deben seguir tomando enzimas y continuar con la dieta hipercalórica, entre otros abordajes.
“Pero no todos necesitan un trasplante”, advirtió Claudio Castaños, a cargo del servicio de Neumonología del Hospital Garrahan, quien alertó también que “es una decisión de los pacientes”.
El neumonólogo precisó que hoy el resultado de los trasplantes de pulmón “no es como el que se logra con otros órganos como el riñón o el hígado, que tienen una sobrevida muy larga”.
En el caso del pulmón, según precisó, la sobrevida es de 50 por ciento a los cinco años, y del 20 al 30 por ciento a los 10 años.
“Por eso se está discutiendo mucho en el mundo si es ético sacarle los lóbulos pulmonares a dos personas para hacer un trasplante de donante vivo relacionado”, indicó.
“Hoy los países que hacen más este tipo de trasplante de pulmón son Estados Unidos y Japón, si bien Estados Unidos casi lo está dejando de hacer. De hecho, ahora se realiza en un solo centro que el año pasado hizo uno solo”, precisó.
Sobre la situación de la Argentina, donde recientemente se autorizó la realización de trasplantes de pulmón con donante vivo relacionado, consideró que “está bien, ya que puede ser una solución en el marco de la dificultad por el problema para conseguir donantes”.
No obstante, señaló que, a su criterio, el futuro de los tratamientos para la fibrosis quística pasará por la corrección de la proteína que ocasiona el problema a nivel genético.
“La idea es que esa proteína de alguna manera llegue a la membrana y funcione y, de hecho, ya hay alguna medicación para un tipo específico de la mutación. Y haciéndola funcionar en un 10 por ciento, ya sería suficiente para que no aparecieran los síntomas”, afirmó.
terça-feira, 21 de agosto de 2012
España - Consulta con el médico: 39 euros
Los inmigrantes sin papeles se quedan sin asistencia gratuita el 1 de septiembre
Madrid les facturará los servicios sanitarios a menos que contraten un seguro
Una visita con el médico de familia o con el pediatra en los centros de salud madrileños cuesta 39 euros. Si incluye alguna prueba complementaria, sube hasta los 57 euros. Todas las asistencias sanitarias que se realizan en los hospitales y los centros de salud madrileños tienen un precio fijado, en vigor desde 2009, que se suele cobrar a aseguradoras o a mutuas de trabajo en caso de accidente laboral. La mayoría de ciudadanos no llega a conocerlos nunca, puesto que, con el sistema actual, solo hay que presentar la tarjeta sanitaria —que se obtiene con el empadronamiento— para ser atendido de forma gratuita
Sin embargo, el sistema está a punto de cambiar. El 1 de septiembre los inmigrantes irregulares se quedan fuera del sistema sanitario ordinario, por lo que deberán costear sus tratamientos.
La nueva legislación del Ministerio de Sanidad establece que las embarazadas y los menores de edad seguirán teniendo atención sanitaria gratuita, igual que los asilados políticos y las víctimas de trata.El resto de los extranjeros sin papeles solo podrá ir a urgencias. A principios de este mes, el Ministerio de Sanidad envió a las comunidades autónomas una orden que desarrolla el real decreto 16/2012 y que prevé una vía para que estas personas puedan seguir siendo atendidas en el sistema público. Lo llama convenios especiales, y en la práctica son como pólizas con pagos muy parecidos a los de los seguros sanitarios privados. Un extranjero sin permiso de trabajo en Españatendría que pagar 710 euros al año para mantener la asistencia sanitaria en la red pública.
¿Qué sucede si no pueden pagar esas cuotas, de cantidades muy similares o incluso superiores a las de aseguradoras privadas? Empezarían a recibir facturas por cada asistencia sanitaria que necesitaran. Lo explicó el consejero de Sanidad, Javier Fernández-Lasquetty, la semana pasada: “Los inmigrantes que no reúnan esas condiciones [embarazadas y menores] serán asistidos en caso de que lo necesiten. Cosa distinta es que luego eso genere la emisión de una factura que será remitida a sus países de origen en el caso de que haya convenio, como lo hay con Marruecos, Argentina o Perú, o bien la persona se habrá acogido a la fórmula de convenio especial con el Sistema Nacional de Salud, o si no es el caso, recibirá él la factura”.
El consejero estableció una excepción: los enfermos crónicos. Los inmigrantes irregulares que ya estén diagnosticados podrán seguir su tratamiento de manera gratuita “exactamente igual que hasta ahora”, aseguró. “Cosa diferente es personas que lleguen a España ahora y que todavía no hayan sido tratados por nuestro sistema. Esta reforma está pensada para evitar que vengan personas de cualquier parte del mundo para recibir asistencia médica. Eso no sucedía en ningún parte de Europa y ahora tampoco va a suceder en España, cosa que me parece lógica”, señaló. Lo que no está claro es cómo se va a aplicar esa excepción en la práctica. La tarjeta sanitaria individual “constituye la llave de acceso al sistema sanitario público madrileño”, tal y como explica la Comunidad de Madrid en su portal de Salud. Es decir, se exige para absolutamente cualquier trámite. Sin tarjeta no hay cita y sin cita, no hay visita con el médico.
Preguntado por esa cuestión, Lasquetty afirmó que la gestión administrativa de los pacientes sin tarjeta “se hará con normalidad”. “Lo importante es el registro que hay de cada paciente en la base de datos de la Consejería de Sanidad, con nombre y apellidos, código de identificación y su pasaporte, luego no habrá ningún problema para que una persona que está recibiendo tratamiento antiretroviral continúe recibiéndolo en las mismas condiciones”, señaló. Los pacientes crónicos, por tanto, tienen asegurada la asistencia en Madrid, según la Comunidad. Pero solo los ya diagnosticados. “Insisto: aquellas personas que ya estaban siendo tratadas”, precisó Lasquetty. Es decir, si una persona sin papeles es diagnosticada de VIH o de diabetes antes del 1 de septiembre podrá seguir en el sistema público como hasta ahora. Si es más tarde, quedará fuera.
Precios públicos
» Consulta de personal facultativo en atención primaria: 39 euros. Con pruebas complementarias: 57 euros. Consulta de enfermería: 18 euros.
» Hemodiálisis en régimen ambulatorio: 3.610 euros por paciente y mes.
» Transporte sanitario no urgente. Servicio urbano, 34 euros. Servicio interurbano: salida, 34 euros; por kilómetro, 0,6 euros; hora de espera, 29 euros.
» Trasplantes. Trasplante hepático y/o intestinal: 86.356. Trasplante cardiaco o implantación de sistema de asistencia cardíaca: 79.928 euros. Trasplante renal: 30.566 euros. Trasplante de pulmón: 86.877
» Radioterapia: 3.498
» Quimioterapia: 2.795
» Procedimientos diagnósticos de enfermedades infecciosas. Carga viral: 79 euros.
Cinco comunidades autónomas [Andalucía, Asturias y País Vasco, donde gobierna el PSOE, Canarias (CC y PSOE) y Cataluña (CiU)], que aglutinan a más de la mitad de los sin papeles en España, se han rebelado contra las instrucciones del Ministerio de Sanidad y aseguran que darán atención universal a los inmigrantes como hasta ahora. Alertan de que las medidas del Gobierno pueden generar problemas de salud pública. Madrid está siguiendo las directrices del Ministerio: los extranjeros sin papeles (salvo embarazadas, niños y crónicos ya en tratamiento) deberán hacerse el seguro o pagar sus tratamientos.
La Consejería de Sanidad tiene previsto elaborar unas instrucciones para regular los casos en los que los inmigrantes sin derecho a la asistencia eludan contratar la póliza con el sistema nacional de salud y decidan ser atendidos en la red pública pagando las facturas de las consultas o las pruebas que puedan necesitar, según adelantó el departamento que dirige Lasquetty a este diario. Y añadió que Sanidad no tiene previsto por el momento reforzar el sistema de facturación (con más personal u otra herramienta informática) frente al posible aumento de procedimientos de cobro a partir del 1 de septiembre.
Pese a que pocos conocen que existen unos precios públicos de las asistencias sanitarias —una orden de la Consejería de Sanidad de agosto de 2009 contempla más de mil procedimientos facturables—, lo cierto es que centros de salud y, sobre todo, hospitales públicos cobran a centenares de pacientes. O al menos lo intentan. En lo que va de año, el Boletín Oficial de la Comunidad de Madrid ha publicado al menos ocho notificaciones “de liquidación de precios públicos correspondientes a asistencias sanitarias” prestadas en otros tantos hospitales de la región. En total, reclaman a centenares de pacientes —muchos con nombre extranjero; otros no— unos 420.000 euros.
El hospital infantil Niño Jesús, por ejemplo, reclama 7.248 euros a una veintena de pacientes. El hospital Clínico publica una lista de 70 pacientes cuyas asistencias suman 132.999 euros. La mayoría tienen un importe de 122 euros, que es el que corresponde, según la orden de 2009, a urgencias que no requieren ingreso o a una consulta sucesiva (es decir, no la primera, que sería más cara, 204 euros) con un especialista.
“Se trata de accidentes de tráfico, accidentes laborales cubiertos por mutua de trabajo y lesiones deportivas cubiertas por seguro médico, además de otros”, explica un portavoz de la Consejería de Sanidad. “Se cobra a todo aquel que no tiene cobertura sanitaria y se emite la factura, tanto desde la Gerencia de Atención Primaria, como desde cada hospital. Suele ser a posteriori y la recibe el interesado en el domicilio que haya dado”, añade. El cobro nunca se efectúa en el centro de saludo en el hospital, sino que se emite factura. “Primero se les notifica para que lo ingresen de forma voluntaria y si no se les encuentra en los domicilios que han proporcionado, se les tiene que notificar en el boletín oficial”, señala la fuente.
Hay hospitales con una población “más cobrable” que otros, explica Sanidad. En principio, todos deberían generar la factura e intentar cobrarla”. En muchos casos, los centros encuentran a la primera a los pacientes y no tienen que publicar el anuncio en el boletín. Sanidad no facilitó ninguna cifra de individuos a los que se cobra la asistencia ni de importe cobrado. “No disponemos de ese dato centralizado”, asegura. Como dato orientativo, la Consejería asegura que el porcentaje de “impagados a los dos años” en el hospital Clínico es del 4%.
En busca del hígado perfecto
Los especialistas dispondrán de marcadores que evaluarán cómo funcionará el órgano en el cuerpo del receptor

Intervención de trasplante hepático. :: LP
RESULTADOS
25%
En la actualidad uno de cda cuatro órganos disponibles se descarta al plantear un trasplante.
10%
La mortalidad tras el trasplante es del 10%, en gran parte por disfunciones iniciales del órgano.
18
El pasado mayo La Fe batió el récord de trasplantes hepáticos con 18 operaciones en un mes.
El rechazo es el mayor temor de los médicos y los enfermos cuando se plantea la necesidad de un trasplante. Ese miedo puede verse pronto reducido, aunque no en todas las modalidades de injerto. Las operaciones hepáticas son el campo para el que expertos de La Fe investigan una técnica que permitirá prever qué órgano es el idóneo para el receptor. Quieren evitar el rechazo posterior a la intervención. Antes de que el enfermo llegue al quirófano ya conocerán si el hígado donado es apto para obtener el mejor resultado en el receptor.
Los investigadores calculan que en dos años dispondrán del medio que permitirá ese avance y que consiste en contar con biomarcadores que evaluarán el estado del hígado y cómo este funcionará cuando se trasplante al cuerpo de otra persona. Las pruebas que todo ello comportará, formarán parte de la actividad que se realiza a las puertas de quirófano en el momento de preparar una intervención. «La investigación, sin precedentes, emplea tecnología puntera y cuenta con 300 muestras desde 2007», apuntan desde el Instituto de Investigación Sanitaria La Fe (IIS).
El equipo, investigadores y cirujanos adscritos al IIS La Fe, lo dirige el doctor Agustín Lahoz. Todos los miembros del grupo están convencidos de la importancia de dar con los patrones que permitan valorar la idoneidad de un órgano para su implante y así reducir los fracasos. Ahora es el cirujano quien valora si el injerto es o no apto para el trasplante y, «en caso de duda, solicita un estudio anatomopatológico del tejido que apoye su decisión. Disponer de un modelo que aporte información objetiva sobre la funcionalidad del órgano, a través de la determinación de su perfil metabonómico, sería de gran ayuda», explican desde el centro sanitario.
Aumentar las posibilidades de acierto permitirá también un mejor aprovechamiento de los órganos donados disponibles, puesto que al conocer las condiciones del hígado se podrá decidir que si no va a suponer un éxito para un paciente, quizás lo sea en otro Esta circunstancia es de vital importancia porque en estos momentos se descarta uno de cada cuatro órganos disponibles, mientras que «una evaluación exhaustiva de estos podría permitir su mejor aprovechamiento».
Otra circunstancia que los expertos han valorado es que el índice de mortalidad tras el trasplante se sitúa entre el 10 y el 15% y en gran parte se debe a disfunciones iniciales relacionadas con el órgano .
Los trasplantes hepáticos siempre han sido señal de éxito en La Fe, donde este campo de la actividad médica no ha dejado de avanzar como ahora vuelve a demostrar el equipo del doctor Lahoz. Entre los éxitos más recientes se encuentra que en mayo se superó el récord de trasplantes hepáticos en un mes con 18 intervenciones. Hasta esa fecha el máximo era de 16 operaciones.
El Chuac cumple hoy 40 años (La Coruña)
El coste de su construcción había superado los 6,6 millones de euros.
Tal día como hoy, hace 40 años -el 21 de agosto del 1972- el entonces jefe de Estado, Francisco Franco, inauguró las instalaciones de la Residencia Sanitaria Juan Canalejo, que supuso un hito en la historia de la asistencia médica no solo en A Coruña sino en Galicia, pues se trataba del mayor edificio de su clase, con una superficie de 50.000 metros cuadrados y una capacidad de cerca de mil camas. Horas antes, Franco había inaugurado la Casa del Mar. La entrada en funcionamiento del hospital se enmarcó dentro del Plan de Reforma y Perfeccionamiento de la Asistencia Sanitaria, que promovía la apertura de nuevas instalaciones sanitarias en todas las provincias españolas. El origen de lo que hoy en día es el Complexo Hospitalario Universitario de A Coruña estaba formado por tres bloques: la Residencia, el centro polivalente de rehabilitación y un tercero destinado a servicios comunes, como son los 11 quirófanos que había por aquel entonces, laboratorios, central de esterilización, rayos X, salón de actos, gimnasio, dos cafeterías, piscina de tratamiento, bomba de cobalto y capilla. El edificio, que contaba con trece plantas, supuso una inversión de más de 1.100 millones de pesetas (unos 6,6 millones de euros).
Hoy, transcurridas cuatro décadas desde su inauguración, el Juan Canalejo, ahora Complexo Hospitalario Universitario A Coruña, se ha consolidado como el primero de su género en Galicia. Dependiente del Sergas, el Chuac tuvo en el 2011 un presupuesto de 332 millones de euros. Además, las cifras de este hospital dan una idea de la magnitud del centro hospitalario. En el 2011, se registraron 41.483 ingresos, 27.497 operaciones quirúrgicas y hubo más de 662.000 consultas externas. Durante el primer semestre de este año, el Chuac ha conseguido reducir todas las listas de espera y se han incrementado considerablemente el número de pruebas o de intervenciones respecto al mismo período del año anterior. Un ejemplo de ello es que durante los primeros seis meses de este año se realizaron en los quirófanos da Xestión Integrada de A Coruña un total de 19.706 intervenciones quirúrgicas, 879 operaciones más que en el mismo período del 2011. Y todo ello ha sido posible, como así lo reconoció Jesús Santiago Ares, director de procesos con ingresos de la gerencia da Xestión Integrada de A Coruña, durante la presentación del balance del primer semestre, gracias al esfuerzo de los trabajadores «que están comprometidos con la sanidad pública, y que en estos momentos tan difíciles han mostrado su profesionalidad».
Un centro que ha sido además pionero en la comunidad autónoma y a veces un referente a nivel nacional en los avances de la medicina, por ejemplo en trasplantes.
Premio al mejor hospital
Otro hito importante en la historia del hospital fue la descongestión que sufrió en junio del 1985 cuando entró en funcionamiento el Hospital Materno Infantil Teresa Herrera a escasos metros de estas instalaciones.
Han sido muchos los reconocimientos y premios que ha recibido tanto el hospital como sus trabajadores. Por ejemplo, en 1991 la Residencia recibió el premio al mejor hospital español del año, otorgado por la revista El médico, que destacaba los programas de trasplantes cardíacos, hepáticos y renales, así como la puesta en marcha de los de médula ósea y los implantes cocleares.
El Juan Canalejo lidera el ránking de trasplantes pulmonares en España(año 2003)
El Complejo Hospitalario Juan Canalejo de A Coruña ha realizado en los seis primeros meses de este año un total de 15 trasplantes de pulmón, con lo que se sitúa como el primer hospital de España en intervenciones de este tipo.
Sólo han pasado cuatro años desde su nacimiento y el programa de trasplante pulmonar del hospital Juan Canalejo de A Coruña se ha consolidado como uno de los servicios más importantes de España. La cifra de 15 trasplantes en lo que va de año supone un incremento del 110% respecto al pasado.
El jefe del servicio de cirugía torácica del centro coruñés, José María Borro, ha reconocido que «estos estupendos resultados no son más que la consecuencia del importante esfuerzo que realiza el hospital y el servicio de trasplantes». «Aunque muchas veces tengamos una sobrecarga de trabajo, la intentamos llevar de la manera más profesional posible», asegura el médico.
Alta supervivencia
A su exitosa labor en las operaciones se suma un alto índice de supervivencia del paciente. Catorce de los quince intervenidos están vivos a día de hoy, en buenas condiciones de salud y un alto porcentaje de ellos ha regresado a su actividad normal.
El primer trasplante pulmonar en España se realizó en el hospital Gregorio Marañón de Madrid. Hace cuatro años, el programa llegó al Canalejo. En el año 2001 se realizaron veinticuatro intervenciones, y en el 2002 llegaron a efectuar veintidós. Durante el primer semestre del 2003, considerando el número de trasplantes por población atendida, el centro hospitalario coruñés se situó a la cabeza por delante de todas las comunidades autónomas que ofrecen este servicio.
El doctor Borro asegura que la buena situación actual se debe «a la profesionalidad del equipo médico y a la solidaridad de las familias del donante, sin las que todo esto hubiera sido imposible».
segunda-feira, 6 de agosto de 2012
Alemania - Tráfico de órganos: riñones para todos los bolsillos
NUEVA LEY DE DONACIÓN DE ÓRGANOS, UN PASO ATRÁS.
El tráfico de órganos es una realidad patente, aunque muy bien escondida. La falta de donantes en países del norte y la pobreza en países del sur forma un cóctel explosivo de comercio ilegal, explotación y fraude.
30.000 dólares cuesta un riñón en Estados Unidos. ¿Demasiado caro? ¿Y qué le parecerían 10.000 por un riñón turco? ¿Tampoco? Hay opciones más económicas. Por ejemplo, 2.700 dólares por un riñón en Rumania o en Moldavia. Y si todavía le parece mucho, en África o en India cuestan poco más de 1.000 dólares.
Parece de chiste macabro, pero el tráfico de órganos es una realidad, aunque roce el mito a causa de lo difícil que es de investigar. La razón es sencilla: todos los partícipes están de acuerdo en no decir una palabra al respecto. Unos ganan dinero, otros ganan años de vida. En resumen: secreto absoluto. Así lo explica el informe de las Naciones Unidas de 2009 “Tráfico de órganos, tejidos y células, y tráfico de seres humanos por motivo de extracción de órganos”.
Aritmética pura
La gran ironía es que se trata de un secreto a voces. En Alemania, por ejemplo, se hicieron un total de 2.850 transplantes de riñón en 2011. Actualmente, 8.000 son los pacientes alemanes -40.000 en Europa- que aguardan su turno en el hospital para recibir un riñón nuevo, que puede que llegue… Y puede que no. Por una simple razón aritmética: hay muchos más enfermos que donantes.
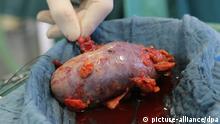
Los riñones están entre los órganos más populares en el mercado negro.
Mientras tanto, muchos otros millones de personas también aguardan una solución a otro achaque mucho más insidioso: la pobreza. De sobra es conocido el agudo instinto de supervivencia del ser humano: ante una necesidad acuciante, los medios tienden a dejar de importar. Internet está lleno de paquetes de “turismo de transplantes”: viajes para receptores desesperados por conseguir una rápida solución a su necesidad de un nuevo órgano, normalmente a países en vías de desarrollo donde gente pobre se muestra más que dispuesta a satisfacer sus demandas por una generosa recompensa. Los países más populares para ello son India, Pakistán, Filipinas, Irak, Israel, Moldavia y Turquía; y de Sudamérica, otro destino preferente, Bolivia, Perú, Colombia y Brasil son puntos clave en el tráfico de riñones.
A pesar de la condena de esta práctica en la Declaración de Estambul de 2007, y de la Resolución de la Organización Mundial de la Salud SHA63.22 de 2010 sobre el carácter voluntario y sin ánimo de lucro de la donación de órganos, el negocio sigue floreciendo. Entre un 5 y un 10% de los transplantes de órganos en el mundo se llevan a cabo en el mercado negro. Y, seguramente, muchos más, ya que la ONU tampoco dispone de datos concretos fiables.
Soluciones complejas
La solución sería, primero, mejorar las condiciones de vida de las personas de estos países en desarrollo para evitar que se vieran obligados a vender partes de su cuerpo. Pero, en segundo lugar, también debería aumentar exponencialmente el número de donantes voluntarios de órganos para suplir la creciente demanda. ¿Es posible conseguir esto sin incentivo económico alguno?

En India, un riñón cuesta 1.000 dólares.
Según las declaraciones al periódico alemán “Handelsblatt” de Friedrich Breyer, economista de salud de la Universidad de Coblenza, no. Por eso, la verdadera solución sería, a su juicio, legalizar el comercio de órganos. “El mercado libre no solo proporciona puestos de trabajo y bienestar”, dice Breyer. “También puede salvar vidas”.
Günter Kirste, representante de la Fundación alemana de Transplante de Órganos, difiere: “El comercio de órganos es una forma especialmente cruel de explotación de la gente pobre del Tercer Mundo. Hay miles de personas en Pakistán o en Filipinas que han vendido sus órganos y que viven en la miseria”.
Y es que, tal y como informa la ONU, al final de todo el procedimiento, el donante recibe generalmente sumas de dinero bastante escasas, comparadas con la cantidad pagada por el receptor: la mayoría acaba en los bolsillos de los profesionales y los intermediarios involucrados. Y teniendo en cuenta que la extracción de un órgano requiere extensos tratamientos médicos a posteriori hasta la total recuperación del donante… La aritmética vuelve a fallar en este oscuro negocio.
Autora: Lydia Aranda Barandiain
Editora: Emilia Rojas
Editora: Emilia Rojas
Alemania - Un escándalo de corrupción sacude el sistema alemán de trasplante de órganos
Tres médicos, sospechosos de manipular expedientes a cambio de dinero
Los donantes de órganos, los enfermos que los necesitan y las autoridades sanitarias alemanas se están viendo sacudidos por un escándalo de corrupción en los trasplantes de órganos. El cirujano Aiman Obed, de la clínica universitaria de Gotinga (Baja Sajonia) es sospechoso de haber manipulado a cambio de dinero los expedientes médicos de decenas de pacientes para que adelanten a otros en las listas de trasplantes. Esta semana, las sospechas de manipulación se han extendido a la clínica universitaria bávara de Ratisbona, donde él trabajó entre 2003 y 2008. Obed, de origen palestino, fue suspendido del servicio en 2011. Ahora han suspendido también al de gastroenterología de Gotinga Giuliano Ramadori, sospechoso también de manipulación.
Además, se ha sancionado al cirujano jefe de Ratisbona Hans Schlitt, sospechoso de connivencia o de negligencia en la supervisión de Obed cuando este trabajaba a sus órdenes. El Ministerio de Sanidad ha convocado una reunión de crisis en Berlín para finales de este mes, en la que participarán expertos y autoridades para debatir cómo podrían evitarse este tipo de casos en el futuro.
El caso es particularmente inquietante porque Obed ya había estado bajo sospecha en 2005, cuando incluyó en la lista de trasplantes a una paciente de Jordania que ni siquiera estaba en Europa en ese momento. Según ha publicado el diario muniqués Süddeutsche Zeitung, Obed se trasladó a Jordania con el hígado obtenido en Viena mediante la manipulación ilegal de expedientes. Allí llevó a cabo la intervención. La paciente, una mujer saudí, murió de todas formas. El proceso levantó sospechas en la Fundación Eurotransplant, que media para los trasplantes en Países Bajos, Bélgica, Luxemburgo, Austria, Eslovenia, Croacia y Alemania. Pero la Cámara de Médicos alemana no vio ilegalidad ninguna y dejó a Obed sin sanciones. Schlitt, considerado una figura insigne de la cirugía alemana actual, tampoco fue molestado.
Obed siguió trabajando tranquilamente hasta que, en 2011, una llamada anónima dijo en el contestador de la clínica de Gotinga que “está metida en líos ilegales” y completó la acusación con la pregunta: “¿Se pueden comprar los órganos directamente allí?”.
Cuando trabajaba en Ratisbona, sus colegas llamaban a Obed “el vendedor de alfombras”, por su ambición y por su insistencia en los beneficios que esperaba obtener en su trabajo. El jefe medico de la universidad, Günter Riegger, ha contado al diario Frankfurter Allgemeine Zeitung que Obed “tiene una ambición y un afán de notoriedad enfermizos”. Allí se realizaron 110 trasplantes entre 2004 y 2006, de los cuales se sospecha que 23 fueron anticipados ilegalmente. La clínica universitaria insiste en que sus médicos no obtienen primas por cada trasplante. Según dicen, esta fue una de las razones por las que Obed se fue a la clínica de Gotinga, donde los cirujanos ganan más dinero si realizan más operaciones.
Se desconoce aún si Obed y Ramadori obtuvieron sobornos directamente o actuaron con fines de lucro indirecto. Según repiten los expertos en el ramo, un cirujano aumenta su reputación aumentando el número de trasplantes. Cuando Schlitt entró en la clínica de Ratisbona como jefe, el número de intervenciones creció rápidamente y con ello, el renombre de la clínica. Con Obed de cirujano, el instituto comenzó además una colaboración científica con una gran clínica jordana.
GALICIA «Los pilotos están adiestradísimos; nunca te esperas que vaya a ocurrir algo así»

Jesús Otero. MARIO ROJAS EL COMERCIO
«Me he quedado de piedra, parece que, a veces, la vida es un poco cruel». El coordinador de Trasplantes del Hospital Universitario Central de Asturias, Jesús Otero Hernández, se mostraba consternado con el accidente ocurrido ayer en Santiago. Un cirujano cardíaco y una instrumentista de su equipo se habían bajado de la aeronave en el aeropuerto de Avilés una hora antes de que la Cessna I Citation se estrellase en la maniobra de aproximación a la pista de Lavacolla. Y, paradojas de la vida, en el mismo momento en el que el piloto y el copiloto se dejaban la vida en un bosque de niebla y eucaliptos, el personal médico trabajaba intensamente en el hospital asturiano para trasplantar el órgano donado a un paciente varón de 54 años. «Nos avisaron a las 22.30 de que había un donante compatible en Portugal -relata Otero- y el equipo voló hacia Oporto a la 1.35. Viajaron por carretera a Braga, realizaron la extracción, salieron del hospital portugués a las 3.35 y aterrizaron sin problemas en Avilés a las 5.15 para iniciar la operación».
La intervención se puso en marcha sobre lo previsto, hacia las seis de la madrugada, y no fue hasta pasadas las siete cuando el coordinador de trasplantes asturiano recibió una llamada telefónica: «Nos dijeron que habían perdido el contacto con la tripulación del aparato y ya enseguida nos enteramos de lo que había pasado», relata. Sobre las nueve, el receptor del órgano fue trasladado a la unidad de vigilancia intensiva donde, según las últimas informaciones, evolucionaba satisfactoriamente.
El único que no sabía nada de lo ocurrido a media tarde de ayer era el paciente. «No ha sido informado todavía, pero se enterará, todavía está bajo los efectos de la anestesia», cuenta Otero, que insiste en trasladar su más sentido pésame a las familias de Alejandro Bueno y Daniel Fernández. «Llevamos mucho tiempo trabajando con Airnor, conozco a su dueño, son cercanos y hacen un buen servicio, los aviones son seguros y los pilotos están adiestradísimos, no te esperas que vaya a ocurrir algo así, estamos muy impactados», añade.
Fuentes sanitarias citadas por el diario El Comercio señalaron que el uso de aviones para trasladar órganos se utiliza en trayectos que sean superiores a las dos horas.
El Hospital Universitario Central de Asturias contrata anualmente una media de entre diez y doce traslados de este tipo y Airnor es, por su cercanía, la empresa con la que trabajan.
GALICIA - El corazón se trasplantó con éxito
El avión que se estrelló regresaba a Lavacolla después de completar el traslado urgente de un órgano desde Oporto hasta Asturias
El corazón extraído en Oporto se trasplantó con éxito en Oviedo a un paciente de 54 años. Entre ambas intervenciones debe transcurrir poco tiempo: «Cando se transplanta un fígado ou un páncreas non demora máis de 12 horas en pasar sangue por eses órganos; no caso do corazón e o pulmón é menos o tempo, só o ril pode esperar algo máis», explica Alfonso Mariño, coordinador de trasplantes del Clínico de Santiago. En el complejo compostelano causó consternación el accidente: «Conocemos bien a los pilotos, era con quienes viajábamos habitualmente y a pesar de su juventud eran muy seguros y tenían gran experiencia para volar en condiciones adversas», manifiesta el cirujano Evaristo Varo, jefe de la Unidade de Transplante Abdominal de Santiago.
«Aquí non temos queixa ningunha, a empresa sempre tivo un avión cando se lle pediu», agrega Mariño. La demanda puede ser por dos motivos: que se necesita en Santiago un órgano donado en un hospital no gallego -cuando ocurre en Galicia el transporte se hace en ambulancia- y acuda un equipo para extraerlo y transportarlo o, en caso de que lo extraigan en el hospital de fuera -solo ocurre si tiene programa de trasplantes- ir a recogerlo, y para ello se envía el avión; otras veces se extrae un órgano a un donante en Santiago y se envía igualmente para fuera.
Para el transporte en el avión existen unos contenedores especiales, con condiciones de congelación y esterilidad adecuadas e incluso una rotulación muy específica. «En Santiago ese transporte é utilizado unha media de 3 a 4 veces por mes, e en xullo precisamos servizos desa empresa para parte dos 8 transplantes que realizamos. No hospital conseguimos o avión e o persoal que se precise; e a tramitación dos permisos e o pagamentos das taxas para a aterraxe é cousa da Organización Nacional de Trasplantes», manifiesta Alfonso Mariño. En el avión «só viaxan pilotos, persoal sanitario e órganos; non doentes», aclara.
Exponer la vida
En Santiago, para ir a extraer un hígado se desplazan dos cirujanos y dos enfermeras. Desde que el avión aterriza en la ciudad donde está el donante hasta que parte de regreso transcurren no más de dos horas y media. Al recibirse el órgano en el Clínico está ya el paciente en espera y todo preparado para iniciar de inmediato la operación: «Lo habitual es que la realice un equipo diferente al que fue a realizar la extracción, porque el vuelo genera tensión y cansancio. Solo en los 12 primeros trasplantes de hígado, hace 19 años, en Santiago hice yo todo, y fueron jornadas de 24 horas desde que me avisaban hasta que finalizaba la cirugía», indica Evaristo Varo.
Este cirujano sostiene que el accidente de ayer «evidencia cómo el personal sanitario exponemos la vida. Se vuela de noche, en malas condiciones atmosféricas, a veces con verdaderas peripecias para aterrizar sobre todo en algunos hospitales comarcales», dice. Los vuelos más largos son a Canarias «y dentro de la Península a Almería. Una vez recuerdo que fuimos a Grecia por un hígado, porque teníamos un Código Cero -situación de máxima emergencia, con riesgo de muerte si no aparece un órgano adecuado- y se realizaron dos paradas técnicas. Pero salvar la vida del paciente es siempre muy gratificante», agrega. Varo destaca que «un congreso internacional homenajeó a 2 pilotos, 2 cirujanos y un enfermero de Estados Unidos, fallecidos en un accidente semejante».
Desde que se extrae un órgano deben transcurrir pocas horas hasta su implantación
El transporte en el avión se efectúa en contenedores con condiciones muy especiales.
«El paciente, de 54 años, ha sido trasplantado con éxito y se recupera»
Muito triste e injusto: Morrer a salvar VIDAS!
Os meus mais sinceros sentimentos,Sandra Campos

Jesús Otero, coordinador regional de trasplantes del HUCA.:: ROJAS
El coordinador de trasplantes del HUCA, Jesús Otero, habla de «una desgracia» y dice que «nunca habíamos vivido nada similar»
Un cirujano vascular y una instrumentista del Hospital Central acompañaron a la tripulación siniestrada
«Una lástima, una desgracia». Jesús Otero, coordinador regional de trasplantes en el Hospital Central de Asturias (HUCA) calificó de esta forma el fatal desenlace de la tripulación que la pasada madrugada se encargó de trasladar el corazón desde Oporto hasta el Principado, donde esperaba un receptor de 54 años que ya ha sido operado y evoluciona «de forma favorable».
Al piloto y copiloto los acompañaron en los trayectos de ida y vuelta a Portugal el cirujano vascular José Miguel Álvarez Cabo y la instrumentista Rosa Álvarez Álvarez, encargados de extraer el órgano al fallecido luso y traerlo a Asturias.
El siniestro se produjo minutos después de haberlos dejado en tierra. Ayer, tras conocer la desgracia, no podían evitar echarse las manos a la cabeza. «En todos los años que llevamos no habíamos vivido nada similar. Es cierto que en una ocasión hubo una salida de pista del avión en el que viajaba personal sanitario, pero no hubo ningún daño personal», recordaba Jesús Otero.
La notificación de que existía un posible donante luso llegó al HUCA pasadas las diez de la noche del miércoles. Se inició entonces el protocolo habitual. «No es infrecuente que recibamos y enviemos órganos a Portugal. Es cierto que normalmente proceden de otras comunidades autónomas pero a veces el órgano idóneo procede del país vecino», asegura el coordinador de trasplantes. Él mismo fue trasplantado hace poco tiempo de pulmón y ese órgano llegó procedente de Portugal.
El último accidente, en 2000
El último accidente mortal con una aeronave de la ONT ocurrió hace casi 12 años, en noviembre de 2000, cuando un avión que iba a recoger al equipo médico para realizar un trasplante se estrelló en el aeropuerto de Córdoba. Murió el piloto, mientras que el copiloto quedó gravemente herido. En esa ocasión, también el personal sanitario se libró por poco.
España - 576 vuelos para trasplantes en un año
Los aviones privados se utilizan cuando hay que trasladar córneas, páncreas, pulmones y corazones.
España se mantuvo el pasado año como líder mundial de trasplantes. En el 2011, el número de vuelos para trasladar órganos dentro del país fue de 576. De ellos, 526 fueron privados y el resto, desplazamientos en línea regular, según la información facilitada ayer por la Organización Nacional de Trasplantes (ONT).
En los trayectos privados, como el de la avioneta siniestrada ayer en Santiago de Compostela, viajan cirujanos y el equipo de trasplantes encargado de implantar el órgano en el paciente. En esos vuelos se transportan córneas, intestinos, páncreas, pulmones y corazones.
En cambio, en los desplazamientos en líneas regulares, las vísceras que se trasladan con mayor frecuencia son hígados y riñones que, cuando llegan al destino, son recogidos de inmediato por una ambulancia. Los órganos se introducen en una nevera que se deposita en la cabina de la aeronave, junto al piloto y copiloto. En algunos casos también les acompaña un médico. Según la ONT, las ambulancias solo se emplean cuando el donante se encuentra cerca del centro médico donde se va a realizar la intervención.
En uno u otro caso, se trata de operaciones complejas e 'in extremis', pues está en juego una vida. Precisamente, el varón de 54 años que recibió ayer el corazón recogido por la 'Cessna' siniestrada salió con éxito de la operación, y los médicos informaron de que esperaban la evolución sea «favorable».
La Organización Nacional de Trasplantes se incorpora al patronato de la Fundación CAT
La Organización Nacional de Trasplantes (ONT) se ha incorporado al patronato de la Fundación CAT, organización de certificación de la medicina transfusional y terapia celular y tisular de España, actualmente encabezada por el presidente de la Sociedad Española de Transfusión Sanguínea y Terapia Celular (SETS), Ramón P. Pla.
Esta incorporación se han hecho efectiva después de que el presidente de la ONT, Rafael Matesanz, haya sido nombrado como vocal del patronato de la Fundación. Y es que, el nombramiento de Matesanz se enmarca dentro del acuerdo aprobado recientemente por ambas entidades con el objetivo de desarrollar un programa conjunto de certificación de bancos de sangre de cordón umbilical y de unidades de obtención, procesamiento y programa clínico de progenitores hematopoyéticos para trasplante.
Según ha asegurado la directora técnica de la Fundación CAT, Julia Rodríguez Villanueva, el acuerdo suscrito supone el reconocimiento de la ONT a una organización que cuenta con una larga trayectoria y con el aval de la Sociedad Española de Hematología y Hemoterapia (SEHH) y de la SETS.
Y es que, uno de los objetivos de la unión entre la Fundación CAT y la ONT es buscar la mejora y el fortalecimiento del trabajo que desarrollan ambas entidades en un momento de cambio y reflexión como el que está atravesando España.
"Esto supone un importante ahorro económico, algo que se agradece enormemente en la actual situación de crisis. Con el objetivo de ganar también en transparencia, la Fundación CAT ya ha puesto en marcha el proceso de certificación 'on line'", ha recalcado Rodríguez Villanueva.
La Fundación CAT acaba de iniciar su actividad en Latinoamérica con la solicitud de certificación de dos bancos de sangre --en México y Colombia-- y un banco de sangre de cordón umbilical --en Perú--.
"Esta apuesta por extender la experiencia más allá del ámbito nacional, demuestra la trascendencia de un proyecto de calidad muy específico y avalado por el alcance internacional de la certificación de Entidad Nacional de Acreditación, obtenida el 20 de noviembre de 2010. Además, esperamos poder ampliar nuestra cartera de servicios en certificación más allá de los productos sanguíneos y celulares, una vez superemos la actual situación de crisis económica. Creemos que es importante tener ideas nuevas para poder seguir adelante", ha concluido la presidenta de la Fundación.
Asimismo, la presidenta de la SEHH ha sido elegida vicepresidenta del patronato de la Fundación CAT. La doctora Burgaleta sustituye en el cargo al doctor Evarist Feliu, actual vicepresidente de la Fundación Josep Carreras, quien fue designado patrón honorífico. En representación de la SEHH, como vocal, se ha nombrado al doctor Ángel León, jefe del Servicio de Hematología del Hospital de Jerez de la Frontera (Cádiz).
España supera los 6.700 donantes de médula ósea y llega a los 100.000 donantes voluntarios
6.798 personas se han inscrito ya en el Registro Español de Donantes de Médula Ósea, dependiente de la Organización Nacional de Transplantes, lo que supone más del doble de los donantes registrados en el mismo periodo del año anterior y alcanzando los 100.000 donantes voluntarios de médula.
Rafael Matesanz, director del Registro Español de Donantes, asegura que los datos muestran que la solidaridad de los ciudadanos “funciona muy bien”. Cree que alcanzar los 100.000 donantes es sólo “un punto de partida” para conseguir los 200.000 en los próximos cuatro años. Para ello se pondrá en marcha en el último trimestre de este año la Estrategia Nacional de Donación de Médula Ósea.
Hasta el momento España había apostado por un modelo de donación de células madre sanguíneas basado fundamentalmente en la sangre del cordón umbilical y ahora, según afirma Matesanz, ha llegado el momento de potenciar la puesta en marcha del Plan Nacional de Donación de Médula Ósea, que permita aumentar la proporción de donantes españoles a través de un nuevo enfoque informativo al posible voluntario.
Los donantes de médula ósea son fundamentales para muchas personas que padecen leucemia u otras hematopatías malignas, ya que sólo 1 de cada 4 enfermos de leucemia, en espera de un trasplante de células madre sanguíneas, disponen de un familiar compatible.
En más del 80% de los enfermos adultos y en el 95% de los niñosñ, el Registro Español de Donantes de Médula Ósea encuentra en España un donante no familiar compatible. Si no se encuentra en nuestro país, se extiende la búsqueda por todo el mundo a través del Registro Mundial.
Subscrever:
Comentários (Atom)
SIC - DIA MUNDIAL DO NÃO FUMADOR - Testemunho Sandra Campos (Transplantada Pulmonar por FQ)
SIC - "Programa Companhia das Manhãs" - 14.10.2009
SIC - Fátima Lopes - Entrevista com Sandra Campos e Célia - Junho 2009 (2/2)
SIC - Fatima Lopes - Entrevista com Sandra Camps e Célia - Junho 2009 (1/2)
TVI- Jornal Nacional - Caso chocante de Açoriano que espera Transplante Pulmonar - 2008
SIC - Fátima Lopes Ago.2008 (2/2)
SIC - Fátima Lopes Ago.2008 (1/2)
TV Ciência - Testemunho de Vida - A F.Q e o Transplante Pulmonar
Obrigada a toda a equipa da TV Ciência pela oportunidade de divulgar esta doença rara chamada Fibrose Quistica. Não se falou nos Transplantes Pulmonares mas gostaria de deixar aqui a esperança para todos os que sofrem desta doença que o Transplante Pulmonar pode ser a única salvação numa fase muito avançada e terminal da F.Q.
SIC - Grande Reportagem Fev. 2007 (6/6)
SIC - Grande Reportagem - Fev. 2007 (5/6)
SIC - Grande Reportagem Fev.2007 (4/6)
SIC - Grande Reportagem - Fev.2007 (3/6)
SIC - Grande Reportagem Fev. 2007 (2/6)
SIC - Grande Reportagem Fev 2007 (1/6)
2005 - Sandra Campos - TV Localia (Depois do Transplante) (2/2)
2005 - Sandra Campos - TV Localia - La Corunha (Depois do Transplante) (1/2)
2005 - Sandra Campos - TV Localia La Coruña (antes do Transplante Pulmonar) 2/2
2005 - Sandra Campos - TV Localia La Coruña (antes do Transplante Pulmonar) (1/2)
Preparação para a Grande Reportagem SIC - Fev. 2007

Jornalista Susana André e Reporter de Imagem Vitor Quental
Preparação para a Grande Reportagem da Sic - Fev.2007

Reporter de Imagem Vitor Quental
La Corunha - Hospital Juan Canalejo

Hotel de Pacientes - Vários Portugueses salvos por um Transplante Pulmonar
Uma vida é pouco para mim

O meu lema de vida - Dia do meu Transplante Pulmonar

.jpg)




